г. Москва ул. Татищева, дом 15, корпус 1
Аденокарцинома кожи — это собирательное название злокачественных опухолей (рака) придатков кожи.
К придаткам кожи относятся:
Формирование злокачественной опухоли придатков кожи (аденокарциномы) происходит путём образования мутаций в клетках одного или нескольких перечисленных придатков кожи. Дальнейшее неконтролируемое деление клеток приводит к относительно быстрому росту опухоли кожи, формированию рака.
Аденокарциномы кожи обычно поражают пожилых людей или людей с семейными опухолевыми синдромами. Практически для всех доброкачественных опухолей апокринных и эккринных желез кожи существует злокачественный аналог (например, порома и порокарцинома), который отличается от доброкачественной формы клинико-патологическими признаками, такими как больший размер, инфильтративный тип роста (плохое очертание)
Некоторые виды аденокарцином кожи происходят из клеток сразу нескольких придатков кожи, что затрудняет их точную классификацию.
Важно отметить, что волосяные фолликулы, сальные и апокриновые потовые железы кожи развиваются из одного и того же эпидермального зачатка во время внутриутробного развития, что объясняет, почему некоторые опухоли придатков кожи (аденокарциномы) могут состоять из клеток некоторых или всех придатков кожи в одном и том же новообразовании. Эккринные потовые железы в свою очередь развиваются из отдельной эмбриональной закладки.
Виды злокачественных опухолей потовых желез кожи:
Виды фолликулярных и сальножелезистых злокачественных опухолей кожи:
Точных данных о причинах появления аденокарциномы кожи нет. Возможными причинами считаются ультрафиолетовое излучение, ионизирующее излучение (проникающая радиация), иммуносупрессивные состояния (СПИД, терапия онкологических и аутоиммунных заболеваний), применение препаратов мышьяка. Также имеются данные о сочетании аденокарциномы с себорейным кератозом, болезни Боуэна и Педжета.
Аденокарциномы кожи встречаются очень редко. Нет достоверных данных о заболеваемости и распространённости данных опухолей. Абсолютное большинство аденокарцином кожи возникает в возрасте 40 лет и старше на фоне кожи с признаками фотостарения, за исключением пациентов с наследственными синдромами, связанными с аденокарциномами, и аденокарцином, возникающих из сальножелезистого невуса. У женщин несколько чаще, чем у мужчин встречаются опухоли потовых протоков.
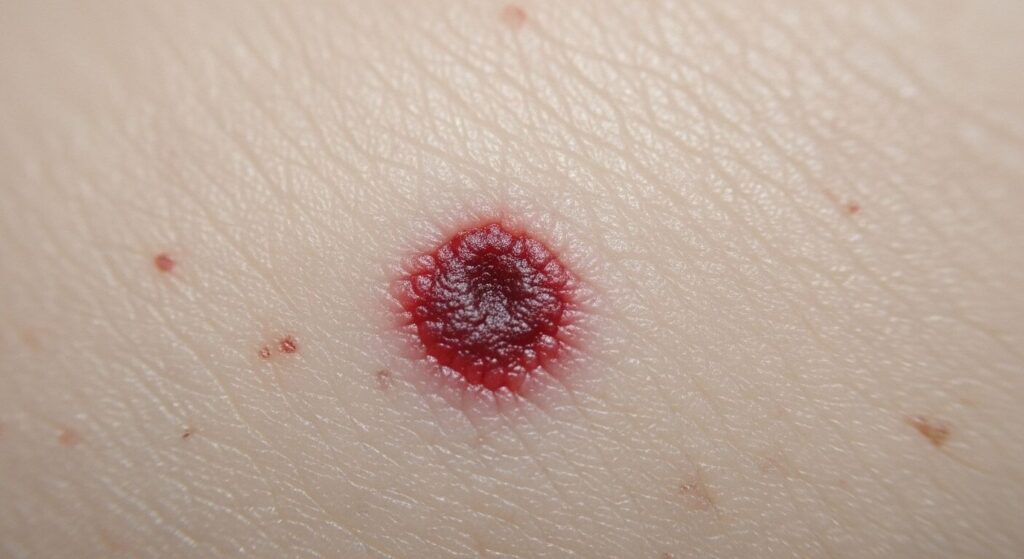
Аденокарциномы кожи обычно представляют собой розовые, телесного или слегка синюшного цвета узелки размером от нескольких миллиметров до нескольких сантиметров. Опухоли обычно протекают бессимптомно и растут быстро, в течение нескольких месяцев, часто изъязвляются, кровоточат, покрываются корками, чешуйками. Также аденокарциномы кожи могут быть пигментированными и клинически напоминать меланоцитарные опухоли кожи (меланома, травмированный невус).
Фолликулярные и сальножелезистые опухоли кожи чаще всего встречаются на голове и шее, где наблюдается наибольшая плотность сально-волосяных фолликулов. Эккринные новообразования кожи могут возникнуть на любом участке кожи, но чаще всего встречаются на ладонях и подошвах. Апокриновые опухоли кожи чаще всего локализуются в подмышечных впадинах, аногенитальной области и веках.

Пациентов с множественными опухолями придатков кожи рекомендуется обследовать на предмет возможных синдромов, связанных с опухолями придатков.
В связи с большим внешним сходством различных видов аденокарцином между собой, а также с плоскоклеточным раком, базально-клеточной карциномой, беспигментной меланомой, дерматоскопическое исследование применимо, но имеет небольшую ценность. Биопсия с последующим гистологическим исследованием имеет решающее значение для постановки диагноза. В ряде случаев для диагностики опухолей с неоднозначной гистопатологической характеристикой может быть полезно иммуногистохимическое окрашивание биопсийного материала.
Также в отдельных случаях применяется секвенирование для определения наличия мутаций (например, при папиллярной аденокарциноме пальцев 11% случаев обнаруживается мутация BRAF V600E). Также при папиллярной аденокарциноме пальцев с помощью гибридизации in situ практически во всех случаях обнаруживали инфекцию вирусом папилломы человека 42 типа.
Основным методом лечения злокачественных опухолей придатков кожи является широкое локальное иссечение с гистологической оценкой краёв резекции. При локализации аденокарциномы в особых зонах (лицо, гениталии), показана микрографическая хирургия по Моосу. При данном виде хирургического вмешательства проводится вырезка опухоли кожи с минимальным отступом от края опухоли, проведением прямо во время операции гистологической оценкой краёв резекции с дальнейшим иссечением тех краёв, в которых определяются опухолевые клетки.
В связи с редкостью этих опухолей нет высококачественных исследований, посвящённых ширине безопасного отступа от края опухоли. Как правило, в клинической практике соблюдается отступ от 1 до 2 см.
При папиллярной аденокарциноме пальца в ряде случаев прибегают к ампутации пальца.
Кроме того есть сообщения об успешном лечении отдельных видов аденокарциномы кожи другими методиками, например для лечения поздних стадий порокарциномы применяли химиотерапию и лучевую терапию. Также имеются единичные данные о хорошем ответе на терапию ингибиторами иммунных контрольных точек при метастатической порокарциноме.
Прогноз напрямую зависит от вида аденокарциномы кожи. Например, в целом аденокистозная карцинома кожи имеет благоприятный прогноз: пятилетняя выживаемость составляет до 96%. Однако при большом размере аденокистозной карциномы (особенно более 4 см) прогноз для жизни неблагоприятный. У 20-30% пациентов обнаруживаются метастазы в лимфатических узлах (наиболее частая локализация) или лёгких. При аденокистозной карциноме описаны рецидивы опухоли после полного иссечения образования в 23%, и отдалённые метастазы в 15% случаев. Агрессивный характер опухоли и неблагоприятный прогноз в первую очередь связывают с прорастанием опухоли до нервных окончаний и размером опухоли 1 см и более. Также имеются данные об увеличении риска метастазирования с возрастом и размером более 2,5 см.
Вероятность рецидивов муцинозной карциномы после полноценного иссечения составляет от 20 до 30%, но при этом в современной научной литературе нет данных о возможных метастазах.
При пальцевой папиллярной аденокарциноме частота рецидива в месте предшествующего удаления составляет от 16 до 50% по данным разных источников, метастазы встречаются примерно в 15-30% случаев.
Микросекреторная карцинома приблизительно в 50% случаев может приводить к метастазированию в ближайшие лимфатические узлы, но при этом отдалённые метастазы наблюдаются редко.
После проведённого хирургического лечения восстановление включает в себя уход за областью рубца. Рекомендуется регулярное нанесение увлажняющих и смягчающих кожу кремов, лёгкий массаж. При формировании гипертрофического рубца возможно применение силиконового геля, СО2-лазера.
Так как причины появления аденокарцином кожи неизвестны, единственным надёжным методом профилактики является регулярный осмотр кожных покровов и слизистых оболочек дерматовенерологом с иссечением подозрительных на предмет карцином образований с гистологическим исследованием. Также для профилактики злокачественных образований кожи рекомендуется ограничить воздействие ультрафиолетового излучения с раннего детства, исключить посещение солярия, избегать солнечных ожогов, облучения ионизирующим излучением.
Запись на приём
Запись на приём
Refer a Patient
Заказ звонка
Ваш отзыв