г. Москва ул. Татищева, дом 15, корпус 1
Родинки — распространенные образования кожи, которые в большинстве случаев являются доброкачественными. Однако под видом привычных невусов иногда скрываются злокачественные процессы. Именно поэтому любые изменения кожи требуют внимательной оценки специалиста. Врачебный подход позволяет отличить безопасные элементы от потенциально опасных новообразований, определить, показано ли удаление родинок, и выбрать корректную тактику наблюдения с учетом клинической картины и индивидуальных рисков пациента.
Родинки — это доброкачественные пигментированные образования кожи, известные в медицине как невусы. Они формируются из клеток, вырабатывающих пигмент (меланоцитов), и различаются по цвету, размеру, форме, рельефу поверхности, локализации. У большинства людей такие образования почти всегда остаются стабильными и не представляют угрозы для здоровья.
Но не все кожные элементы относятся к невусам. Кроме того на коже часто можно увидеть себорейный кератоз — абсолютно доброкачественное уплотнение верхнего слоя кожи, солнечные лентиго — локальное усиление пигментации в виде коричневого пятна, гемангиомы — расширенные сосуды кожи, мягкие фибромы — доброкачественные разрастания кожи и многие-многие другие. Несмотря на внешнее сходство, эти проявления имеют различный механизм возникновения и требуют разного медицинского подхода.
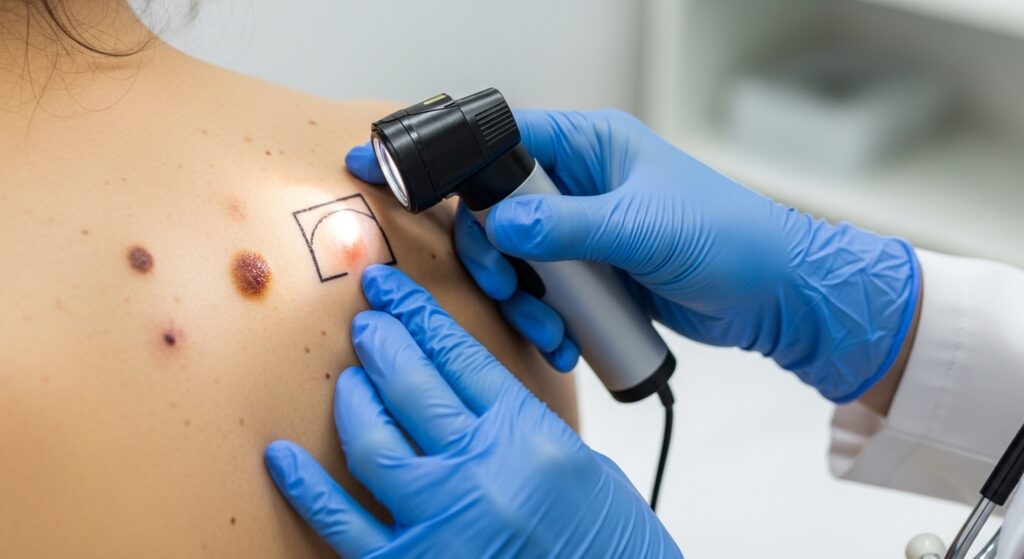
В настоящее время клинический осмотр и дерматоскопическое исследование позволяют довольно надежно отличать доброкачественные образования от злокачественных. При возникновении сомнений в доброкачественности того или иного образования проводится диагностическая биопсия — иссечение участка кожи с образованием и проведение анализа, который позволяет установить верный диагноз.
Отдельную группу составляют кожные новообразования, способные маскироваться под доброкачественные родинки. В редких случаях под внешне спокойным элементом может скрываться злокачественный процесс, поэтому любые изменения формы, цвета, границ или структуры требуют обязательной оценки врача.
В клинической практике дерматолог рассматривает каждый случай индивидуально, анализируя происхождение элемента, его динамику, особенности тканей, потенциальные риски. Такой подход позволяет отличить безопасные невусы от патологических изменений, определить целесообразность наблюдения либо медицинского вмешательства.
Появление связано с особенностями работы пигментных клеток кожи, а также с генетическими и внешними факторами. Часть невусов присутствует с рождения, другие формируются в течение жизни под влиянием окружающей среды и физиологических изменений организма.
В большинстве случаев такие изменения не представляют угрозы. Однако любые новые элементы на кожном покрове, особенно те, что отличаются по цвету, форме либо поведению, рекомендуется показывать врачу. Ранняя оценка позволяет своевременно выявить потенциально опасные процессы и определить дальнейшую тактику наблюдения или удаления.
Родинки различаются по происхождению, структуре, цвету, глубине залегания пигментных клеток, клиническому поведению.
Классификация имеет клиническое значение, поскольку разные типы родинок требуют различного подхода. Окончательную оценку всегда проводит врач на основании осмотра, дерматоскопии, клинических рекомендаций.
Удаление родинки показано при подозрении на патологические изменения, регулярной травматизации либо при наличии эстетических показаний. Перед принятием решения проводится осмотр дерматолога с оценкой онкологических рисков.
Медицинские показания связаны с подозрительными изменениями формы, цвета, границ, структуры, динамики роста. При признаках атипии требуется приоритетное обследование дерматологом, при необходимости хирургическое вмешательство с последующей гистологией.
Травматические показания возникают при расположении элемента в зоне постоянного трения или повреждений — на шее, под ремнем, в зоне бритья. Регулярная травматизация повышает риск воспаления, присоединения инфицирования, но не перерождения.
Эстетические показания связаны с выраженным косметическим дискомфортом. В таких случаях метод подбирается с учетом максимального визуального результата при подтвержденной доброкачественности.
Основные показания включают:
Окончательное решение принимает врач после очного осмотра. Самостоятельные попытки вмешательства недопустимы.
Несмотря на безопасность современных методов, в ряде случаев вмешательство откладывается либо требует дополнительной подготовки. Решение принимает врач после оценки состояния пациента.
К основным ограничениям относятся:
Если элемент имеет атипичные признаки, косметические методы исключаются. Приоритетом становится онкологическая безопасность и хирургический подход с лабораторным исследованием тканей.
Даже при отсутствии явных ограничений осмотр дерматолога остается обязательным этапом перед процедурой.
Подготовка начинается с очной консультации врача. Основная цель — определить характер элемента, оценить риски, выбрать безопасный метод вмешательства.
На первичном приеме дерматолог оценивает форму, цвет, размер, границы, структуру поверхности, наличие воспаления либо следов травматизации. Уточняется анамнез: срок появления, динамика изменений, субъективные ощущения пациента.
Для уточнения диагноза проводится дерматоскопия — неинвазивное исследование кожи под увеличением. Метод позволяет оценить пигментную сеть, сосудистый рисунок, симметрию, глубину залегания клеток, выявить признаки атипии.
Выбор метода зависит от типа элемента, глубины поражения тканей, локализации, результатов осмотра дерматолога, уровня онконастороженности. Косметические способы применяются только при подтвержденной доброкачественности. Подозрительные новообразования подлежат исключительно хирургическому иссечению.
Метод основан на воздействии высокочастотных радиоволн, вызывающих точное испарение тканей с минимальной травматизацией окружающей кожи. В клинической практике используется радионож, обеспечивающий контролируемое воздействие, быстрое заживление, хороший косметический результат.
Подходит для небольших доброкачественных невусов, папиллом, бородавок. Применяется только при подтвержденной доброкачественности элемента.
Процедура выполняется с применением электрического тока высокой частоты. Метод эффективен при поверхностных доброкачественных элементах кожи, позволяет коагулировать сосуды, снизить риск кровоточивости. После воздействия формируется защитная корочка, которая отпадает по мере заживления.
Метод основан на разрушении тканей жидким азотом. Низкие температуры вызывают гибель клеток патологического элемента. Способ применяется при отдельных поверхностных доброкачественных изменениях. Эффективность зависит от глубины воздействия, размеров очага, индивидуальных особенностей кожи.
Лазерный метод предполагает послойное испарение тканей с высокой точностью. В клинике применяется, позволяющий проводить контролируемое воздействие без повреждения здоровых участков кожи.
Метод подходит для подтвержденных доброкачественных элементов, снижает риск рубцевания, ускоряет восстановление, обеспечивает выраженный эстетический эффект.
Хирургический метод применяется при подозрительных на злокачественный процесс либо крупных новообразованиях. Выполняется иссечение элемента скальпелем с захватом участка здоровых тканей и обязательным гистологическим исследованием.
Такой подход обеспечивает радикальность вмешательства, позволяет подтвердить диагноз, исключить наличие атипичных клеток. Онкоподозрительные элементы удаляются только хирургическим способом, без применения косметических технологий.
Выбор метода основывается на результатах дерматоскопии и цифрового анализа. Для диагностики используются дерматоскоп Heine Delta 20, цифровые дерматоскопы РДС-2 и FotoFinder ATBM Master, что позволяет точно оценить характер родинки и уровень онкологического риска.
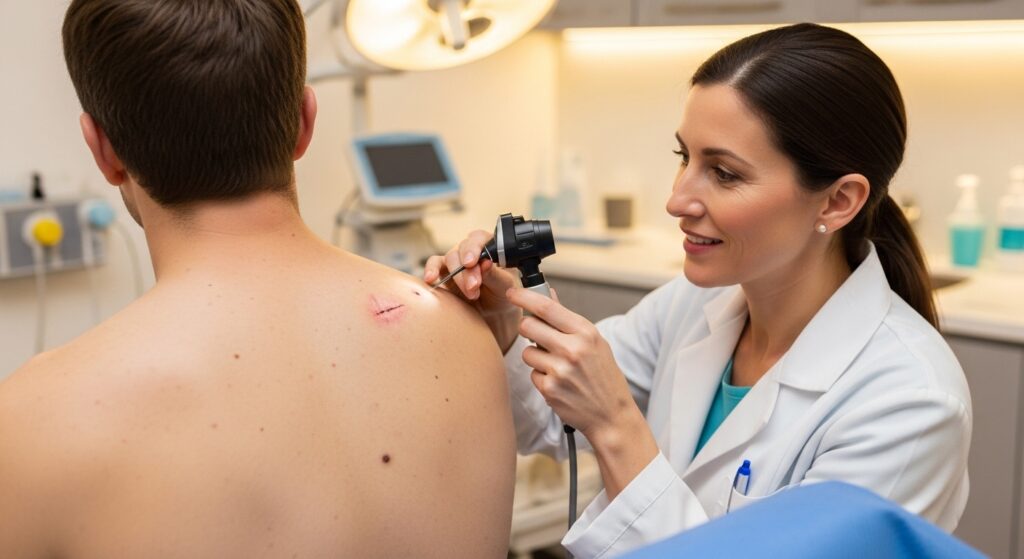
Сроки восстановления зависят от метода, глубины воздействия, размеров элемента, индивидуальных особенностей кожи. При соблюдении рекомендаций врача заживление обычно проходит быстро, без выраженных следов.
После лазерной, радиоволновой обработки либо электрокоагуляции корочка отпадает в течение 7–14 дней. После хирургического вмешательства восстановление может занять до 3–4 недель, швы снимают через 7–10 дней.
В первые дни важно защищать зону воздействия от травм, влаги, трения, солнечного излучения. Не рекомендуется сдирать корочки, посещать бассейн, баню, сауну, солярий до полного заживления.
При необходимости врач назначает антисептическую обработку, заживляющие средства, солнцезащиту. В эстетически значимых зонах уделяется особое внимание профилактике рубцов.
Контрольный осмотр позволяет оценить динамику восстановления, своевременно выявить осложнения, скорректировать уход. После хирургического вмешательства пациенту сообщаются результаты гистологического исследования тканей.
Соблюдение рекомендаций специалиста помогает снизить риск осложнений, сохранить косметический результат, предотвратить повторное появление новообразований.
При подготовке материала использовались актуальные научные данные и клинические рекомендации ведущих мировых и российских медицинских организаций, включая:
Запись на приём
Прайс-лист на консультации
Прием врача-дерматовенеролога Ласеева Д.И.
7900 ₽
Прием врача-дерматовенеролога Сергеева Ю.Ю. (первичный)
12000 ₽
Прием врача-дерматовенеролога по заболеваниям кожи (Денисевич С.С.)
8500 ₽
Прием врача-дерматовенеролога Сергеева Ю.Ю. (повторный)
9000 ₽
Прием врача-дерматовенеролога Сирмайс Н.С.
8500 ₽
Лазерная деструкция меланоцитарных образований 0,6 -1 см
5000 ₽
Лазерная деструкция меланоцитарных образований 11 -20 мм
6300 ₽
Лазерная деструкция меланоцитарных образований головы/шеи/стоп/кистей 0,6 -1 см
5400 ₽
Лазерная деструкция меланоцитарных образований головы/шеи/стоп/кистей 11 -20 мм
6700 ₽
Лазерная деструкция меланоцитарных образований головы/шеи/стоп/кистей до 0,5 см
4400 ₽
Лазерная деструкция меланоцитарных образований до 0,5 см
4000 ₽
Прайс-лист на дистанционные консультации
Консультация врача при злокачественном установленном диагнозе
15000 ₽
Консультация врача при злокачественном установленном диагнозе (Синельников И.Е.)
15000 ₽
Лицензия на осуществление медицинской деятельности
Запись на приём
Запись на приём
Refer a Patient
Заказ звонка
Ваш отзыв